آشالازی را بشناسید و درمان کنید.
مقدمه:
بین مری و معده یک دریچه عضلانی به نام اسفنکتر تحتانی وجود دارد که پس از بلع غذا باز میشود تا مواد غذایی و مایعات به راحتی وارد معده شوند.
در صورتی که در عملکرد این دریچه اختلالی ایجاد شود و راه ورود به معده بسته شود، مشکلات متعددی ایجاد میشود. همانگونه که در بیماری آشالازی اتفاق میافتد.
اگر مایلید در این زمینه اطلاعات بیشتری کسب کنید، به خواندن ادامه دهید.
آشالازی (Achalasia) و اهمیت درمان آن
آشالازی نوعی اختلال حرکتی است که مانع عبور غذا از مری و ورود آن به معده می شود.
در این بیماری نادر اعصاب و عضلات دیواره مری آسیب می بینند و مانع از عملکرد مناسب آن می شوند.
در نتیجه، حرکات دودی مری کاهش می یابد و اسفنکتر تحتانی مری (LES) که آن را به معده متصل می کند، پس از بلع شل نمی شود تا راه ورود غذا به معده باز شود.
این امر منجر به تجمع غذا در مری، مشکل بلع، سوزش سر دل، کاهش وزن، سوء تغذیه، و مشکلات ریوی می شود و کیفیت زندگی فرد را تحت اشعاع خود قرار می دهد.
از آنجا که بی توجهی به آشالازی به مرور زمان آن را به یک مشکل جدی تبدیل می کند، و بخصوص با توجه به اینکه این عارضه احتمال ابتلا به سرطان مری را افزایش می دهد، تشخیص به موقع آن از اهمیت زیادی برخوردار است.
درمان این بیماری به دو روش جراحی و غیر جراحی صورت می گیرد.
در روش جراحی درمان آشالازی بصورت لاپاراسکوپی است و حتما باید توسط فلوشیپ فوق تخصصی جراحی لاپاراسکوپی پیشرفته انجام گیرد.
وظیفه مری انتقال غذا و مایعات به معده است و در بیماری آشالازی این وظیفه مخدوش می شود
آشالازی چیست؟
کلیات
بیماری آشالازی نخستین بار در سال ۱۶۷۲ (توسط سر توماس ویلیس) معرفی شد و در سال ۱۹۲۹ اصطلاح آشالازی به آن اطلاق گردید.
آشالازی به معنای ناتوانی در ریلکس شدن (Failure to relax) است که به عدم توانایی اسفنکتر تحتانی مری (حلقه عضلانی بین مری و معده) در باز کردن راه عبور غذا به معده اشاره می کند.
این اسفنکتر غالبا بسته است تا مانع برگشت محتویات معده به مری شود، اما پس از بلع باز می شود تا غذا به راحتی وارد معده شود.
در آشالازی این عملکرد مختل می شود.
بعلاوه، فشار اسفنکتر تحتانی در هنگام استراحت (زمانی که بلع انجام نمی شود) به طور غیر طبیعی بالا می رود و ماهیچه های نیمه پایینی مری نیز به خوبی منقبض نمی شوند.
همه اینها باعث ضعیف تر شدن امواج دودی (پریستالتیک) مری و ممانعت از ورود غذا به معده می شود.
مراحل بیماری
آشالازی سه مرحله یا سه نوع دارد:
مرحله اول
در این مرحله اسفنکتر تحتانی به درستی باز نمی شود و انقباضات بخش پایینی مری ضعیف یا متناوب است.
در این مرحله دیسفاژی (مشکل بلع) خفیف است و بیماران با یادگیری تجربی، عادات غذایی خود را متناسب با این مشکل تنظیم می کنند.
اگر در این مرحله درمان مناسب انجام شود، پیش آگهی آن عالی است و می تواند از پیشرفت علائم جلوگیری کند.
مرحله دوم
در صورتی که برای درمان اقدام نشده باشد، به تدریج اعصاب و ماهیچه ها آسیب می بینند و عملکرد مری و اسفنکتر تحتانی با شکست روبرو می شود.
مرحله سوم
در این مرحله آشالازی شدید می شود و بجز اختلال در عملکرد اسفنکتر تحتانی، اسپاسم های (انقباضات) فشار قوی ایجاد می شود که احتمالاً به منظور جبران انسداد ناشی از تنگی اسفنکتر انجام می شود.
آسیب شناسی
در اوایل بیماری پزشک متخصص در ماهیچه تحتانی مری و بویژه در اطراف اعصاب متوجه التهاب می شود.
به تدریج اعصاب مری مخصوصا آنهایی که در شل شدن اسفنکتر تحتانی نقش دارند، شروع به تحلیل رفتن کرده، نهایتا از بین می روند.
متعاقبا سلولهای ماهیچه تحلیل رفتن را آغاز می کنند و احتمالاً به همین دلایل اسفنکتر تحتانی و عضلات بخش پایینی از انجام عملکرد طبیعی خود ناتوان می شوند. به مرور، مری کشیده و بزرگ و گشاد می شود.
میزان شیوع
میزان بروز آشالازی تقریباً ۱ در ۱۰۰۰۰۰ نفر در سال است. شیوع آن در بیماران دچار آسیب نخاعی، مبتلایان به بیماریهای خود ایمنی، و گاهی در بیماران مبتلا به بی اشتهایی عصبی بیشتر است.
میزان بروز آن در کودکان پایین تر، و کمتر از ۵ درصد کل مبتلایان گزارش شده است.
شیوع آشالازی در مردان و زنان یکسان است و معمولاً در بالغین ۲۵ تا ۶۰ سال دیده می شود. جنسیت، نژاد یا گروه قومی در بروز این وضعیت تاثیری ندارد و بجز در موارد نادر، در خانواده ها منتقل نمی شود.
علت آشالازی
علت دقیق آشالازی همچنان ناشناخته است. اما پژوهشگران در این مورد فرضیه هایی مطرح می کنند که خلاصه آنها به شرح زیر است:
- گروهی بر این عقیده اند که آشالازی نوعی بیماری خود ایمنی است و شروع کننده آن ویروسی است که پاسخ سیستم ایمنی را بر میانگیزاند. سپس سلولهای سیستم ایمنی به سلولهای عصبی مرتبط با عضلات دیواره مری حمله می کنند و باعث اختلال در عملکرد آن می شوند.
- گروهی نیز معتقدند که به دلایل ناشناخته، سلولهای عصبی کنترل کننده عملکرد ماهیچه های دیواره مری به آرامی شروع به تحلیل رفتن می کنند. این باعث انقباض بیش از حد LES و ناتوانی در شل شدن آن می شود و عبور غذا و مایعات به معده را دشوار می کند.
- گروهی نیز به عامل وراثت اشاره می کنند و بر این باورند که شکل نادری از آشالازی ممکن است ارثی باشد.
علائم آشالازی
علائم آشالازی به کندی پیشرفت می کنند و ممکن است چند ماه یا چند سال ادامه داشته باشد.
این علائم به تدریج بدتر می شوند و می توانند شامل موارد زیر باشند:
- مشکل در بلعیدن غذا یا دیسفاژی (Dysphagia) و احساس گیر کردن غذا در گلو که شایع ترین علامت اولیه بیماری است
- احساس درد و ناراحتی بعد از صرف غذا
- برگشت مجدد غذای هضم نشده، استفراغ
- احساس متناوب درد در قفسه سینه که گاهی شدید است
- احساس سوزش سردل
- ذات الریه ناشی از آسپیره شدن غذا به ریه ها
- سرفه های شبانه
- کاهش وزن و سایر علائم سوء تغذیه، به دلیل عدم ورود مواد غذایی به معده (علامت دیررس)
- سکسکه، و آروغ (علائم کمتر رایج)
تشخیص آشالازی
تاریخچه بیماری و معاینه
در این مورد، معاینه بالینی کمکی نمی کند. اما پزشک با پرسیدن سابقه بیمار و گزارش مواردی از قبیل دیسفاژی (مخصوصا اگر به مرور بدتر شود)، برگشت غذا، سوزش سر دل، درد قفسه سینه، و کاهش وزن، می تواند به آشالازی مشکوک شود.
از آنجا که علائم آشالازی مشابه بعضی دیگر از بیماریهای گوارشی است، وی به احتمال زیاد از روشهای تشخیصی زیر کمک می گیرد:
مطالعات تصویربرداری
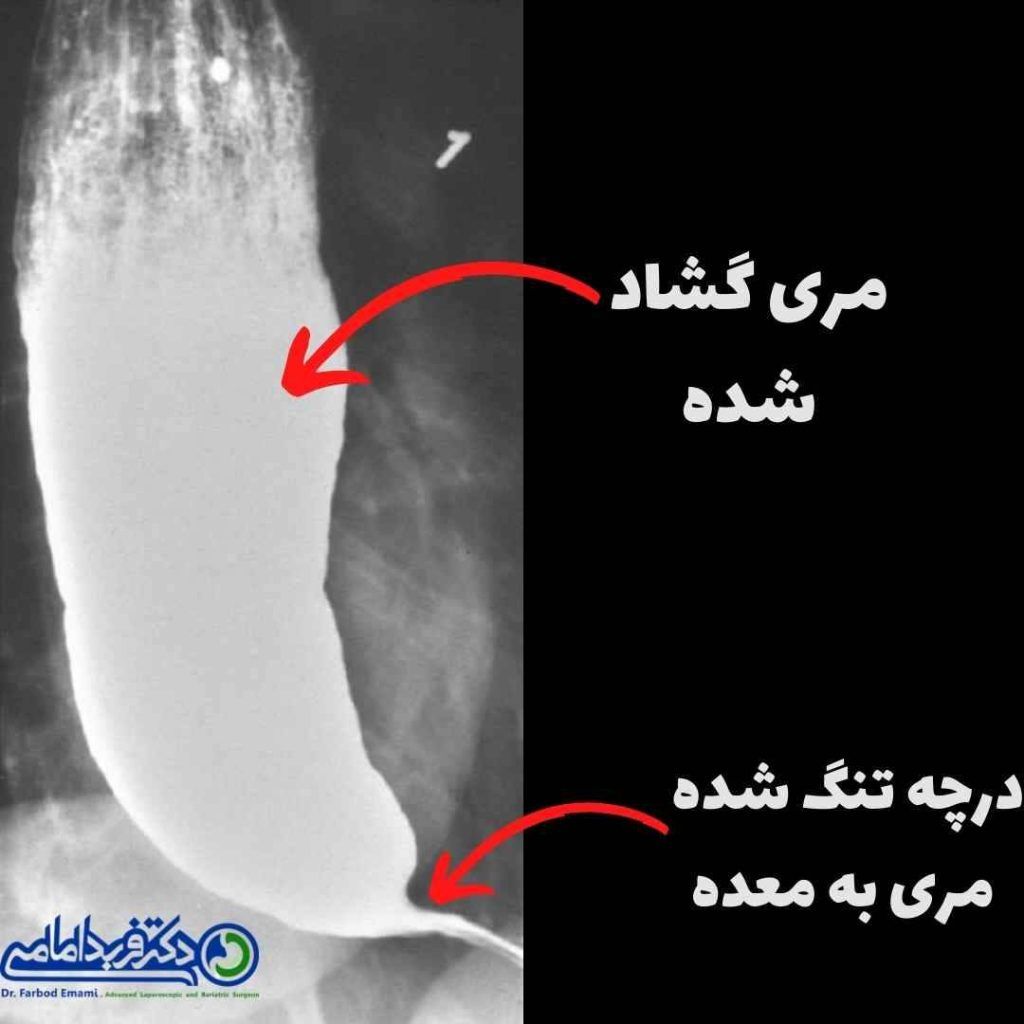
معمولا تصویربرداری به روش بلع باریم یا ازوفاگرام انجام می شود که پس از بلعیدن باریم توسط بیمار صورت می گیرد.
در تصویر تهیه شده مری به صورت گشاد شده، و دارای انتهای پایینی باریک که بیانگر تنگی LES است، دیده می شود.
گاهی این تصویر به منقار پرنده تشبیه می شود.
بلع باریم نمایانگر ظاهر منقار پرنده در قسمت پایین مری ، اتساع مری و ایستایی باریم در مری است
آندوسکوپی فوقانی
آندوسکوپ یک لوله باریک مجهز به دوربین است که پزشک آن را از طریق دهان از مری عبور می دهد تا به کمک تصاویری که دریافت می کند و روی صفحه نمایش داده می شود، بتواند به درستی آشالازی را تشخیص دهد.
هنگام آندوسکوپی می توان از بافت نمونه برداری کرد و روش خوبی برای رد کردن سایر علتهای دیسفاژی و بدخیمی است.
مانومتری
به کمک مانومتری می توان عملکرد عضلات دیواره مری مانند انقباضات (زمان، قدرت) و هماهنگی آنها را در هنگام بلع، میزان ریلکس (شل) شدن اسفنکتر تحتانی، فشار بالای اسفنکتر در حال استراحت، و عدم وجود حرکات دودی در مری را سنجید.
مانومتری “استاندارد طلایی” تشخیص آشالازی است. به کمک مانومتری می توان مراحل اول آشالازی را تشخیص داد و این مزیت آن است.
نمونه ای از مانومتری مری در بیمار مبتلا به آشالازی که عدم وجود امواج دودی (پریستالسیس) پیشران در بدنه مری، افزایش فشار اسفنکتر تحتانی مری (LES) در حالت استراحت، و شل نشدن LES پس از بلع را نشان می دهد
نظارت بر pH
نظارت طولانی مدت بر PH مری به دلایل زیر انجام می شود:
- رد کردن مشکل رفلاکس معده (GERD)
- اطمینان از اینکه پس از درمان، رفلاکس غیرطبیعی ایجاد نشده است
درمان آشالازی
هدف اصلی از درمان آشالازی باز کردن اسفنکتر تحتانی مری جهت عبور غذا و مایعات، و از بین بردن مقاومت ناشی از فشار بالای اسفنکتر است.
درمان شامل روشهای جراحی و غیر جراحی است و انتخاب روش درمان بر اساس سن بیمار، وضعیت سلامتی، و شدت بیماری او صورت می گیرد.
درمان غیر جراحی آشالازی
گزینه های درمان غیر جراحی عبارتند از:
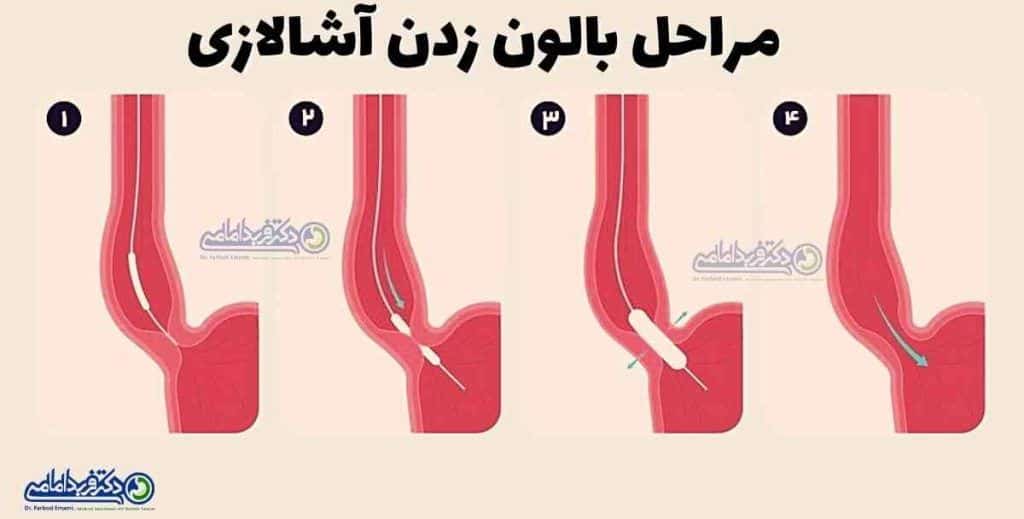
اتساع بالن
در روش اتساع بالن یا اتساع پنوماتیک (Pneumatic dilation) که با تجویز آرام بخش انجام می شود، بادکنک کوچکی توسط آندوسکوپ به درون اسفنکتر مری وارد شده، باد می گردد تا دهانه را گشاد کند.
ممکن است لازم باشد این عمل چند بار تکرار شود.
معمولا بیمارانی که با این روش درمان می شوند، طی ۵ سال نیاز به تکرار پیدا آن می کنند.
اما با هر اتساع اضافی شانس موفقیت کمتر می شود. عارضه اصلی اتساع، پارگی مری یا اسفنکتر است که در نیمی از موارد با جراحی اصلاح خواهد شد.
تزریق بوتاکس
بوتاکس (سم بوتولینوم نوع A) شل کننده عضلانی است و می تواند ماهیچه های دچار اسپاسم را ریلکس کند.
بوتاکس توسط یک سوزن آندوسکوپی به اسفنکتر LES تزریق می شود.
نتیجه این تزریق تا شش ماه دوام دارد و معمولا نیاز به تکرار دارد. اما در صورت لزوم، انجام عمل جراحی پس از تزریق مکرر بوتاکس دشوارتر می شود و به این دلیل، آن را به افرادی توصیه می کنند که کاندیدای خوبی برای اتساع بالن یا جراحی نیستند.
دارو
پزشک می تواند داروهای شل کننده عضلانی مانند نیتروگلیسیرین یا نیفدیپین (مسدود کننده کانال کلسیم) را برای مصرف قبل از غذا پیشنهاد کند.
از آنجا که اثر درمانی این داروها محدود و عوارض جانبی آنها زیاد است، در صورتی تجویز می شوند که بیمار کاندیدای مناسبی برای اتساع بالن یا جراحی نباشد و تزریق بوتاکس هم کمکی به او نکرده باشد.
درمان جراحی آشالازی
درمان جراحی این بیماری باید بصورت لاپاراسکوپی و توسط فلوشیپ فوق تخصصی لاپاراسکوپی پیشرفته و جراحی چاقی صورت بگیرد
دکتر فربد امامی یگانه
گزینه های جراحی آشالازی عبارتند از:
ازوفاگومیوتومی (Esophagomyotomy)
در جراحی ازوفاگومیوتومی اسفنکتر برش داده می شود.
جراحی با استفاده از برش شکمی یا از طریق لاپاراسکوپی، که با ایجاد سوراخهای ریز در شکم همراه است، انجام می شود.
این جراحی از اتساع بالن موفقیت آمیزتر است، چون فشار اسفنکتر تحتانی را بیشتر و مطمئن تر کم می کند.
مهمترین عارضه جانبی آن رفلاکس اسید و دیسفاژی مکرر در طولانی مدت است.
میوتومی مری به دو شکل برش سنتی (راست) و لاپاراسکوپی (چپ) انجام می شود
میوتومی هلر (Heller myotomy)
نوعی ازوفاگومیوتومی است و جراح در آن عضله انتهایی اسفنکتر مری را می برد تا ورود غذا به معده را تسهیل کند.
میوتومی هلر به روش لاپاروسکوپی نیز انجام می شود (laparoscopic Heller myotomy) که کم تهاجمی تر است.
گاهی بیمارانی که تحت این عمل قرار می گیرند، دچار رفلاکس معده (GERD) می شوند.
جهت پیشگیری از این مشکل، همزمان با میوتومی هلر جراحی دیگری به نام فوندوپلیکیشن (fundoplication) انجام می شود که در آن، جراح در قسمت بالای معده یک دریچه ضد رفلاکس ایجاد می کند تا از برگشت اسید جلوگیری شود.
این عمل معمولاً به روش لاپاراسکوپی صورت می گیرد.
درمان لاپاراسکوپی حتما باید توسط فلوشیپ فوق تخصصی جراحی لاپاراسکوپی پیشرفته انجام گیرد.
روش میوتومی هلر، ۵ سانتی متر از مری برش خورده و امتداد آن به طول ۱.۵ سانتی متر بر روی دیواره معده گسترش یافته است
میوتومی آندوسکوپی دهانی (POEM)
این روش جایگزین جدیدتر و کم تهاجمی تر میوتومی لاپاراسکوپی هلر محسوب می شود و در آن، عضلات کنار مری، اسفنکتر مری، و بخش بالایی معده بریده می شود.
بریدگی ماهیچه ها را شل می کند و امکان عملکرد طبیعی مری را برای آن فراهم می کند.
عمل POEM هم می تواند با عمل فوندوپلیکیشن ترکیب شود تا از رفلاکس اسید در آینده پیشگیری شود.
جراحی مری (Esophagectomy)
این جراحی شامل برداشتن مری است که به عنوان آخرین راه برای درمان آشالازی در نظر گرفته می شود.
عوارض درمان های آشالازی
عوارض درمانهای آشالازی عبارتند از:
- ایجاد سوراخ در مری
- عدم موفقیت درمان و بازگشت علائم
- بازگشت اسید به مری
- نفخ.
زندگی با آشالازی
آشالازی درمان قطعی ندارد و انتظارات بیمار در مورد روشهای درمانی باید واقع بینانه باشد.
بیماران با ایجاد تغییراتی در شیوه زندگی خود می توانند راحت تر با بیماری خود کنار بیایند:
- تقسیم غذا به قطعات کوچک و در حالت عمودی غذا خوردن
- اجتناب از دراز کشیدن روی سطح یکنواخت برای جلوگیری از ایجاد آسپیره شدن غذا به درون ریه ها (سر باید بالاتر قرار بگیرد)
- خودداری از خوردن غذاهای جامد هنگام خواب
- استفاده از غذاهای مایع و نوشیدن آب با غذا
- تکمیل رژیم غذایی با یک رژیم مایع کامل جهت جلوگیری از سوء تغذیه
جمع بندی:
آشالازی یک بیماری قسمت پایین است که در آن مری اتساع یافته و دریچه تحتانی آن شل نمی شود.
درمان این بیماری بصورت لاپاراسکوپی و توسط فلوشیپ فوق تخصصی لاپاراسکوپی پیشرفته انجام می شود.
چنانچه سوالی دارید در فرم پایین این متن بنویسید تا آقای دکتر فربد امامی یگانه پاسخگوی شما عزیزان باشند.
همچنین توصیه می کنیم این مطالب را نیز مطالعه بفرمایید:
منابع:
- https://my.clevelandclinic.org/health/diseases/17534-achalasia
- https://www.mayoclinic.org/diseases-conditions/achalasia/diagnosis-treatment/drc-20352851
- https://www.healthline.com/health/achalasia
- https://www.medicinenet.com/achalasia/article.htm#what_are_the_signs_and_symptoms_of_achalasia
- https://reference.medscape.com/article/169974-overview



سلام آقای دکتر
وقتتون بخیر،من حدودا ۱ ماه عمل لاپاراسکوپی اشالازی انجام دادم،و تا الان غدا های پوره ای و مایعات خوردم،از این به بعد چه نوع غذا هایی بخورم
سلام با نظر جراحتون میتونید غذای نرم رو شروع کنید.
سلام،آقای دکتر آشالازی تیپ سه با عمل میتومی قابل درمان هست؟؟؟
سلام پاسخ دادیم درمان خیر ولی شاید بشه وضعیت تغذیه ای را بهتر نمود.
سلام آقای دکتر تمام راهای تشخیص آشالازی دخترم که ۲۷ سالشه مثبت اعلام شده وتوصیه عمل شده اما بخاطر عوارض ان پاره شدن مری و….نمی توانیم اقدام کنیم …اما گاهی هر غذایی را براحتی میخورد ودردی ندارد …کلا گیجم که چه کنم زمان بدهیم یکسال دیگه باز مانومتری انجام بدیم اگه پیشرفت کرد عمل کنیم وگرنه دست نگه داریم.متشکرم
…
سلام جراحی خط اول درمان نیست. فعلا صبر کنید.
درود و سپاس از پاسخگویی شما جناب اقای دکتر یگانه
لطفا برنامه غذایی بعد از عمل اشلازی رو هم بفرمایید
سلام معمولا تا سه هفته بعد از عمل مایعات و پوره است و سپس غذای نرم شروع می شود.
سلام،آقای دکتر بیماری هستن که حرکات دودی مری مشکل داره و نمیتونن درست غذا بخورن،لطف میکنین نظرتون رو بگی؟
سلام در آشالازی هم به مرور این اتفاق می افتد.
سلام آقای دکتر
ببخشید پدرم ۵۴ سالشه و تشخیص آشالازی دادن متخصص،بیست روز پیش بالن زدن ولی آنچنان تاثیر زیادی نداشته،میخاستم بدونم که نظر شما چیه تو این مورد؟
سلام ممکنه چند نوبت نیاز باشه.
اگر تاثیر نکرد بعد از مدتی مبتونن جراحی بشن.
سلام،آقای دکتر آشالازی تیپ سه با عمل میتومی قابل درمان هست؟؟؟
حتما میدونید آشالازی بیماری غیر قابل بازگشتی هست اما علایم شما تا میزان زیادی بهبود خواهد یافت.
سلام خسته نباشید من هم حدودا یک سال نیمی پیش من بالن زدم برای بیماری آشالازی الان چند مدت دوباره همون مشکلات خوردن جامدات دارم میگن بالن مجدد جواب نمیدهد میگویند عمل باز کنم آیا درسته با عمل بهتر میشم بعضی اوقات درد قفسه سینه یا سکسکه و بی اشتهایی آیا حتما باید عمل انجام بدم
سلام بله شما در این مرحله نیاز به عمل جراحی دارید.
درود و وقت بخیر
اقای دکتر لطفا رژیم غذایی بعد از عمل جراحی اشلازی رو بفرمایید
از حوصله و صبر شما متشکرم
سلام و احترام عرض شد.
سلام منم مثل شما هستم تقریبا دو سال پیش بالون زدم الانم فقط تو غدا خوردن مشگل دارم قبلا اب هم پاین نمیرفت اگ چیزی میدونی یا بهت گفتن برا منم بگو ممنونم
سلام آقای دکتر من ۲سال پیش عمل آشالازی انجام دادم الان هم ناراحت هستم امکان داره دوباره عمل نیاز داشته باشم
سلام و احترام بله ممکنه ولی باید بررسی بشه که مشکلتون چی هست. ولی لطفا اول به جراح خودتون مراجعه کنید و نظرشون رو بپرسید.
جناب اقای دکتر با سلام . اینجانب مبتلا به بیماری آشالازی میباشم و سال قبل در بیمارستانی در تهران عمل لاپاراسکوپی انجام دادم ولی متاسفانه حدود چند ماه بعد علایم بیماری بازگشت و الان در خوردن و آشامیدن به حالت قبل از عمل دچار شده ام لطفا بفرمایید بنده چکار باید انجام بدم ممنون
سلام و احترام در قدم اول بهتر است این مشکل را با جراح محترمتان بررسی بیان کنید و راهکار ایشان را انجام دهید.
سلام آقای دکتر آشالازی اگر درمان نشه تبدیل به سرطان میشه ؟؟؟
سلام و احترام لزوما خیر ولی ریسک فاکتور هست.
سلام فرزند ۵ماهم تشخیص آشالازی دادن با تست بلع باریم
از الان میشه درمان را شروع کرد؟؟؟
علایم هم برگشت شیر داره
سلام خیلی بعید است آشالازی باشد سن شروع آشالازی معمولا بالای ۲۵ سال هست.
باید مجدد بررسی شوند.
سلام و احترام بله.
سلام اقای دکتر بند عمل آشالازی باز انجام دادم بعد ۴ ما شکمه پاره شد بعد ۶ ما دوباره پاره شد علتش چیست
سلام منظورتون از پاره شدن چیه؟
سلام وقت بخیر
دختر من اترزی مری داشته و در ۲۲روزگی عمل شد
بعد از ۶ماهگی ک غذا میخورد ی گاهی ی لقمه رو عق میزد و فقط همون ی لقمه رو بالا میاورد تا اینک ی فندق گیر توی مریش و ما بالن اشالازی زدیم و مجدد یک ماه بعد همراه آمپول میتومایسین این عمل و انجام دادیم ولی باز کمتر از ی ماه علائم برگشت و ما الان جسم خارجی مجدد در مری گیر افتاده الان در راه بیمارستانم و از همیشه عاجز تر و ناامید ترم میشه راهنماییم کنین
سلام خیلی متاسف هستیم برای دختر نازنینتون باید با جراحان اطفال مشورت کنید.
باسلام وعرص ادب من مرد ۵۳ ساله هستم وحدود۳۰سال پیش عمل بازاشالازی انجام دادم توسطجراح عمومی ازهمون وقت خیلی بهترشدم ولی موقع خوردن هرغذایی بایدحداقل یک لیتراب بخورم تاغذاپایین بره ایامجدد میتونم عمل توسط شماانجام دهم سپاسگزارم
سلام در این مرحله نیاز به اقدامات اندوسکوپیک مانند بالونینگ هست که توسط فوق تخصص های داخلی گوارش انجام می شود.
سلام من یک سال میشه مریضی acholasia دارم دو بار هم بالون زدم یک کمی خوب شودم من در افغانستان هستم عمل جراحی چند سال دوام میکنند راه حل این مریض است
سلام معمولا عمل درمان قطعی هست و کنترل می شود انشالله همیشه.
سلام آقای دکتر من یه دختر ۲۱ ساله دارم،از۷سالگی برگشت غذا داشت که تشخیص ریفلاکس دادند ولی چون بهترنشد توسن ۱۷سالگی بامانومتری مشخص شدآشالازی نوع۲داره،الان ۳ساله تحت نظر پزشک گوارش سالی ۳باربالن میزنه ولی بازهم غذا پایین نمیره،پزشکش میگه الان دریچه اسفنکتر بازه ولی حرکت انقباضی مری ضعیفه،وغذارو پایین نمیده،ممنون میشم اگه راهنمایی بفرمایید
سلام ایشان نیاز به عمل جراحی بصورت لاپاراسکوپی دارند.
سلام اقای دکتر من پنج سال پیش عمل تیروئید انجام دادم بعد از یکسال در بلع به مشکل خوردم رفتم دکترآندوسکوپی کرد و گفت یه عضله حلقوی در مری تشکیل شده بعدش من پیگیر نشدم الان هم چند ساله از آب برای بلع استفاده میکنم بنظرتون اون عضله حلقوی برداشته میشه یا نه؟ممنون میشم جواب بدین
سلام این مورد نیاز به انجام عکس رنگی در هنگام بلع دارد و بدون عکس همزمان با بلع نمیشه نظر داد.
سلام و درود به شما
جناب آقای دکتر پسر من ۶ سال پیش عمل لاپاراسکوپی (آشالازی انجام داد و حدود ۴ س تقریبا خوب و معمولی بود ولی متاسفانه مدتی است دوباره علائم قدیم بیماری، سوزش و…. نمایان شده،
دکتر جون در ضمن از شیراز مزاحمتون میشم و جناب دکتر … هم زحمت عمل رو کشیدند..
سوال، پسر من ۲۳ سالشه و شغلش جوشکار آرگون هست و اینکه باشگاه وو ورزش بوکس کار میکنند
و اینکه جاب آفر کانادا هم داره… ولی من و مادرش خیلی دلواپس او هستیم. لطفا ما را راهنمایی فرمایید.
از اینکه انسانیت دارید و با حوصله جوابب بیماران را میدهید صمیمانه سپاسگذارم
شاد و پیروز و موفق باشی و دست خدا بهمرات
با سلام و احترام این مورد نیاز به بررسی بیشتر انجام اندوسکوپی وPH متری دارد.
سلام آقای دکتر من ۳۴ سالم هست حدود شش ماهه عمل اسلیو انجام دادم چهار روز بعد از عمل دچار نشتی شدم و استنت گذاشتن برام بعد از پنج هفته استنت رو در آوردند که در اثر استنت گذاری دهانه مری دچار زخم یا بسته شدن میشه تا حالا سه بار بالن زدم ولی باز هر بارنزدیک به سه هفته که میشه دوباره علائم بسته شدنش نمایان میشه دیروز هم لیزر کردن برای سوزاندن اون قسمت و هم بالن زدند به نظر شما راه درمانش چیه چون خیلی اذیت میشم هر دفعه و یه سئوال دیگه هیچ دارویی نباید بعد از این حرکت برای درمان التهاب و زخم مصرف کنم چون هیچی به من نمیدن
ممنون میشم راهنماییم کنید 🙏🙏
سلام لطفا در مبحث مربوطه سوال کنید این پست مربوط به آشالازی است.
سلام آقای دکترمادرم الان یکسال و نیم دچاراین بیماری شده ازشهربم کرمان نه ماه یزدمتوجه بیماری آشالازی ایشان شدند ولیتاحالانه بالن زدن نه تزریقی انجام داده ضمنأ تا دیروز چهارروزبودبه خوبی ونرمی غذامیخوردتادچارتب ولرزشدوبالااوردن و برگشت غذاورفلاکس معده وبیمیلی شدپیشنهادشماچیه باتشکر فراوان ازجناب دکتر وناجی بیماران بیچاره بعدازخدا
سلام و احترام نیاز به عمل دارند.
سلام اقای دکتر من ۴ سال پیش بالن زدم بیماریم مری خوب شد راحت شدم ولی الان بازم کم کم احساس میکنم داره تنگ میشه مری و موقه پاین رفتن اب میخورم ب زور میره پایین و دیگه دوس ندارم بالن بزنم یه روش دیگه ک بهتر باشه رو میخام امتحان کنم ایا راه بهتری هست
سلام اگر بالن اثر نکرده احتمالا کاندید جراحی هستید و باید بررسی بشه.
سلام
من خانم ۴۵ ساله هستم
مشکل بلعیدن دادم
بعضی مواقع اصلا مشکل ندارم
اندوسکوپی و بلع بلریوم تشخیص اشالازی است
فردا منو متری دارم اگر تسخیص اشالازی نباشه مشکل من چیه؟
اگر تشخیص باریومتون هم آشالازی بوده بعیده نباشه.
مانومتری در این مرحله علاوه بر تایید تشخیص آشالازی، شدت و نوع آن را هم مشخص می کند.
سلام اقای دکتر من امروز مانومتری انجام دادم خانم دکتر کاظمی گفتن آشالازی وشمارو به من معرفی کرد خواستم نوبت بگیرم متاسفانه گفتن پنج شنبه هفته آینده هستید، من از خوزستان میام وکسی رو ندارم که پیشش بمونم تا هفته آینده هزینه ها بالاست گفتم خواهش کنم از شما میتونید زودتر بهم نوبت بدیدممنون میشم
با احترام قطعا برنامه سفراین هفته رو خدمتتون فرمودن وقتی نیسنیم تا هفته بعد چگونه در خدمت باشیم.
سلام من بیست سال پیش به خاطر اشالازی جراحی کردم الان چندین ساله بدون بالشت نمیتونم بخوابم و بدون اب نمیتونم درست غذا بخورم که کبدم هم چرب شده و گاهی با بدبختی غدا پایین میدم گاهی هم خوب و تینکه یه دردی از مری تا گلوم میپیچه تا تو کمرم و یه بادهایی به زور با صداهایی میاد از گلوم خیلی اذیتم میکنه چکار کنم
سلام لازمه اندوسکوپی پ تصویر برداری مخصوصی به نام فلوروسکوپی بشید
سلام دکتر خسته نباشید من کاندید عمل میوتومی هلر هستم شما در کدوم بیمارستان عمل انجام میدید ؟؟
سلام بیمارستان مهر این عمل را انجام می دهیم.
سلام وقتتون بخیر خسته نباشین
آقای دکتر پسر من بیماری مادرزادی EB داره نمیتونه چیزی بخوره جز آب بلعش بسته شده سرطان دهان داشت ۷. ماه پرتو درمانی شده سرطان با پرتو درمانی رفع الان تحت نظر پزشکش هستش بعد از پرتو درمانی بلعش کاملا بسته شد یه بار بالن زدیم تقریبا تا حدودی باز شد ولی الان ۲ ماهی هست که دباره بسته شده و آب هم بسختی پایین میره دکتری که بالن زد رفته خارج از کشور
میخواستم ببینم شما کمکی میتونید بما بکنید پسر من ۳۰ سالشه
خواهش میکنم کمک کنید
سلام و احترام خدمت شما و خانواده گرامی بالن زدن در این شرایط ممکن است بار ها نیاز باشد.
فوق تخصص های داخلی گوارش اکثرشون انجام میدن.
باسلام وخسته نباشید خدمت شمامن ۵۵ سال سن دارم حدودشش سال قبل به بیماری آشالازی گرفتارشدم دوباربالن زدم ولی نتیجه ای نگرفتم الان مدت بیست روزهست که عمل لاپاراسکوپی انجام دادم ولی هنوز همون مشکلات قبل رودارم می خواستم بدونم آیا این وضعیت برافعلاچیزطبیعی هست وچه زمانی نتیجه برای خوب شدن رومیگیرم؟
سلام و احترام فعلا شما باید رژیم بسیار نرم داشته باشید که حتما جراحتون صلاح دیدن و دادن ولی لطفا در درجه اول این مشکل رو با جراحتون مطرح کنید ممکنه نیاز به بررسی باشه و صلاح ببینن بررسی تکمیلی انجام بدن.
سلام دکتر، من یه دختر ۲۳ ساله هستم که حدود ۲ ساله تو خوردن غذا مشکل دارم و تو گلوپ غذا میمونه و بالا میارم هربار دکتر رفتم گفتن حتما عصبی هستی و جواب قطعی ندادن بهم تا اینکه قبل عید دیگه کلا راه گلوم بسته شد و اب هم نتونستم بخورم که تازه اون موقع تشخیص دادن آشالازی هست و الان بعد از دو بار بالن زدن همچنان مشکل شدید دارم تو غذا خوردن از آخرین بالنی ک زدم دو ماهم نمیگذره، خیلی دارم اذیت میشم جدیدا وقتی خوابم مایعات گلوم ک پایین نرفته از بینیم هم میاد 😔
سلام درمانش عمل جراحی هست تمایل داشتید در خدمتتون هستیم
سلام خسته نباشید ایا درد قفسه سینه بعد گذشتن دوره نقاهت ۱ ماه از عمل هلر هم طبیعی هست ؟؟ در بیماری که اشالازی عمل شده پیگیری و درمان به چه صورتی هست ؟؟
بله مقادیری میتونه طبیعی باشه میتونید تحت نظر جراحتون یا ما باشید.
سلام خسته نباشید.
مادرم رو بردیم بوتاکس مری با آمپول مسپورت انجام دادیم براش ولی بعد از ۲۰ روز تفاوتی ایجاد نشده شرایطش بدتر شده و گاهی اوقات دچار تهوع میشه آیا اثرات تزریق هست یا مشکل حادتر شده دفعه اول دیسپورت تزریق شد براش تهران مشکلی نداشت.
سلام بوتاکس معده برای لاغری یا بوتاکس مری برای آشالازی؟
سلام اگر فقط همین است ممکن است به علت دارو باشد اگر علایم دیگری دارند باید حتما به پزشکشان مراجعه کنید.